
厚生労働省は11月15日に、「インフルエンザの流行入り」を発表した。現在の集計法(定点当たりの患者報告数の指数)が実施された1999年以降では、新型インフルエンザが流行した2009年を除いて最も早い流行入りとなった。インフルエンザは、1億2500万人の国民の誰もが罹患し得る非常に特殊な疾患であるため、一般医家や医療従事者は勿論、市民もその動向や治療法への関心が非常に高い。そこで、池松秀之氏(日本臨床内科医会インフルエンザ研究班リサーチディレクター)による「インフルエンザの疫学と臨床」の講演を紹介したい。(塩野義製薬メディアセミナーより)
インフルエンザは、流行入りの時期や、A型、B型の流行ピーク、亜型が毎年異なる。基本的には、1月の終わりから2月の初めにかけてA型のピークが来て、B型のピークはA型に遅れることが多い。
とはいえ、2018-19年はA型が流行してB型が殆ど無く、2013-14年はA・B型が同時に流行するなど、その傾向は毎年異なる。今年(2019-20年)の流行は、早い。
従って、一般内科医にとっては、毎年多くのインフルエンザ患者に、どのように対応して治療すれば良いのか関心の高いテーマとなっている。日本臨床内科医会のインフルエンザをテーマとした臨床研究が15年以上も続いているのは、ひとえにこの疾患に対する医師の関心の高さと、みんなで集めたデータを臨床に活かそうという強い思いに寄るところが大きい。
インフルエンザには、A、B、C、Dの型があり、ヒトにとって重要なのは、A型とB型である。A型については、20世紀以降、H1N1、H3N2、H2N2の3つの亜型が流行している。今後は、「これ以外の新しい型が出てくる」との説と、「これだけの型の中から新型が出てくる」という説に考えが二分している。
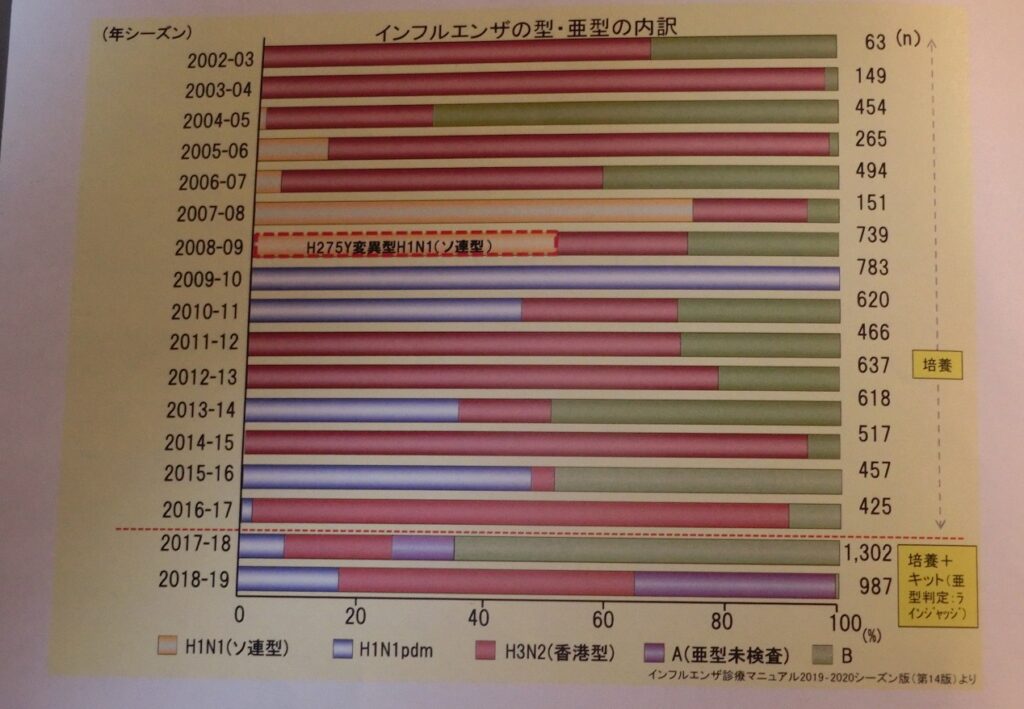
我々が、新型インフルエンザを経験したのは2009-10年で、これまでのソ連型とは違ってH1N1ではあるが抗原・性能の異なるウイルスが出現し、非常に大きな流行を起こした。
その時までは、「新しいウイルスが出現すれば、これまで流行していたウイルスは淘汰される」と言われていたが、その後再び以前のH3N2(香港型)が流行して、最近ではH1N1とH3N2、またはH3N2とH1N1が交互に流行するパターンが続いている。B型は、多い年、少ない年を交互に繰り返す傾向がある。
2019-20年は、B型がたくさん出てH1N1も多い2013-14年型になると予測されるが、シーズンが終わると当たらないことも多いので宣言はできない。
インフルエンザの流行の傾向は毎年変わっており、ウイルスも夏の間どこにいるのか判らない。その年出現したウイルスが、昨年のものと異なっているケースが多く、ウイルスの特性は、年ごとに異なる。
2009-10年のH1N1パンデミックでは、中高生の罹患者が中心で、小さな子供の罹患者が多い通常のインフルエンザとは異なった。また、60歳以上の罹患者は極わずかであった。
当時、「60歳以上の人は昔の免疫があるからインフルエンザに罹らない」と言われていたが、その後、中高生の罹患者の割合は減少し、60歳上の罹患者が増加している。
また、H3N2(香港型)の流行規模が大きいときには、高齢者の肺炎による死亡報告が多く、これに対する決定的な対策方法がないのが現状だ。
B型インフルエンザは、圧倒的に小児に多い。成人は罹患しても症状は軽く、高齢者は特に熱が出る人が少ない。
だが、近年は、高齢者のB型インフルエンザ報告数が増加しているものの、本当に高齢者患者が増えているのか、迅速キットによる判定で疑わしい人が増えているのかは定かではない。
高齢者でB型インフルエンザに罹患していて症状が軽い人がいる。昨年流行した「隠れインフルエンザ」の言葉の中に、このような症例が含まれていると考えられる。
パンデミック時にH1N1の方がH3N2より熱が低いとされていたが、最高体温は若年層が高かった。インフルエンザの流行については、気候との関係が色々と研究されているが、明確な予測ができる状況には至っていない。
このように、インフルエンザは解明されていない点が多く、ネット上では様々な都市伝説が飛び交っており、我々も非常に困惑している。
一方、インフルエンザ治療では、タミフル、リレンザ、ラピアクタ、イナビルの4つのノイラミニダーゼ阻害薬と、キャップ依存性エンドヌクレアーゼ阻害薬のゾフルーザの合計5剤の治療薬がある。
それぞれの薬剤には、投与方法、投与経路の違いがあり、その患者に最も適すると考えられる薬剤が臨床医の裁量で投与されている。
日本臨床内科医会インフルエンザ研究班では、「インフルエンザ薬の効果のきちんとした検証」を目的に、タミフルが発売された2002-03年シーズンから検討を開始した。
臨床医のできる検討ということで、迅速診断でA型インフルエンザとB型インフルエンザと判定された症例のみを対象とした。
さらに、「熱が出た最初の時点」、「治療を開始して最初に薬剤が投与された時点」、「薬剤投与後患者に日誌を書いてもらって、1日4回体温を測り37度5分以下の体温が24時間以上続いた時点」の3つのタイムポイント指定。
これらのタイムポイントから、総発熱時間あるいは治療開始から熱が下がるまでの解熱時間を集めた。
その時、「このようないい加減な方法できちんとしたデータが集まるのか」と言われたが、800例以上の症例が集められた。2002~03年の流行は、A型のN3N2(香港型)であった。当時は、アマンタジンを治療薬として使う医師もたくさんいた。
タミフルまたはアマンタジンについて、患者が発症してから病院に来て薬剤をもらうまでの時間を、12時間、24時間、36時間、48時間の4つに区分した検討では、「早く治療を受けた患者の方が熱で苦しむ期間が短い」ことが判明した。
また、治療を開始してから解熱までの時間は、発症後48時間以内であれば殆ど同じであった。薬剤の承認は治験における「治療開始から解熱までの時間」あるいは「治療開始から症状消失までの時間」で得られているが、それが非常に妥当であると確認した。
2004-05年には、B型インフルエンザが大流行し、成人の患者も多数罹患する不思議な現象が起こった。タミフルの治験では、B型の症例数が少なく、その有用性はまだよく判っていなかった。
この時の研究で約2000人の症例が集まり、タミフル投与例においては、どの治療開始時間区分でもA型とB型では、B型の方が解熱までの時間が長かった。
我々研究班は、「タミフルは、B型に対して効果が弱いのか、B型自体がヒトで長く疾患を起こす性質を有する可能性」を世界に先駆けて報告した。
その後、リレンザ、ラピアクタ、イナビルが新たに登場して、同様に検討している。その結果、A型はいずれの薬剤も30時間程度で解熱しているが、B型は解熱まで約40時間要しており、B型の方が解熱時間が長い。A型とB型の解熱時間比では、タミフルが最も差が目立つという結果を毎年得ている。
昨年3月、キャップ依存性エンドヌクレアーゼ阻害薬の「ゾフルーザ」が登場した。同剤は、ウイルスの増殖に必要なmRNAの複製過程に関与するキャップ型エンドヌクレアーゼを阻害してウイルスの増殖を抑制する新しい作用機序を有する。
これまでの薬剤は、ノイラミニターゼを阻害することで、感染した細胞のウイルスが他の細胞に移っていくのを抑制する、すなわち増殖したウイルスが細胞の外にいかに行かないようにする薬剤であった。これに対してゾフルーザは、もっと前の段階でウイルスの増殖そのものを抑えるため、「さらに、良いことがあるのではないか」と期待された。
ゾフルーザの成人を対象とした臨床試験の成績では、同剤投与群の解熱時間の中央値は24時間、プラセボ群は42時間であった。解熱時間の中央値は、これまでのノイラミニターゼを阻害薬とほぼ同じである。ゾフルーザとタミフルの比較試験においても、作用機序は異なるものの解熱時間は全く同じ経過を辿っている。
アマンタジンとタミフルでは、タミフルの方が少し解熱時間の結果が良かったので、おそらくゾフルーザもアマンタジンより少し解熱時間が早いと考えられる。
同じ臨床試験でウイルス量についての報告も出されており、ゾフルーザは治療を開始した翌日にウイルス量を1/10000に減少させる。
ノイラミニターゼ阻害薬も1日経過すればウイルス量は1/100、3日経過すれば1/1000以下になるが、ゾフルーザはそれよりも統計学的有意差をもって低い。
治験では効果の差は現れていないが、ウイルス量の低下がどのようなメリットを生むのかこれから検討していきたい。
インフルエンザ治療では、感染細胞を排除するための宿主の免疫が不可欠となる。すなわち、インフルエンザは、治療薬の投与だけでなく、宿主に免疫があってはじめて治癒する。従って、免疫不全の患者にインフルエンザ薬を投与しても、長期間ウイルスが出現することが知られている。
日本臨床内科医会の研究目的は、毎年薬剤の効果を比べるのではなく、インフルエンザで日頃どのようなことが起きているかを観察して記録することにある。
我々は、毎年、横軸に患者の年齢、縦軸に解熱時間を記した「年齢と解熱時間の関係」のグラフを作成している。2018-19年シーズンの分布を見ると、特にどの薬剤で治りが悪いとか一様な傾向はない。
ゾフルーザは、耐性ウイルスが出て、治りが悪いのではないかと心配されたが、今のところそのような成績は得られていない。
今年、初めてかなりのゾフルーザの症例数を集められたので、例年と同様に発症から治療開始までの時間を12時間ごとに4つに区分して解熱時間の解析を行った。その結果、ゾフルーザとタミフルでは同じ効果が確認され、ゾフルーザの治験と同様の結果が得られた。加えて、発症から治療開始までの時間は、あまり治療効果に影響しないことが判った。
小児症例は各薬剤によってばらつきがあるため、成人症例でもう一度解析をやり直したが、どの薬剤も解熱時間の平均値は以前の結果と同じであった。この結果を見る限り、今のところ成人患者にインフルエンザ薬を選択する場合、臨床医の裁量に任せるというのが我々のスタンスである。
また、ウイルスの残存率は、治験ではゾフルーザがタミフルに比べて低いという結果が報告されている。我々の臨床現場でも同様の成績が得られており、ゾフルーザのウイルス残存率の治験成績を全面的に信頼している。


