日本生活習慣病予防協会(理事長:宮崎滋氏)は、高尿酸血症・痛風に関する医師対象アンケートを、2020年、2021年、そして2023年と3回にわたって実施した。
その結果、医師が注目するのは痛風よりも合併症のリスクで、患者の食事・飲酒習慣の改善が必須であることが判明した。
一部の質問項目を入れ替えて新たなデータを収集しつつ、高尿酸血症・痛風患者の増加傾向の有無などは、毎回変えずに質問を行っており、経年的な変化を把握できる。
2020年の初回アンケートでは、「コロナ禍で高尿酸血症・痛風患者が増加している」との回答が約3割を占めていた。その語3年がたち、人々の生活はコロナ禍以前の状態に近づいてきたが、今回の調査でのこの質問に対する回答には、大きな変化がみられず、生活習慣病リスクという点ではコロナ禍の影響がまだ続いているようだ。
また、四季の中で「夏」が最も痛風リスクが高く、尿酸値を上げる原因としては「飲酒」「脱水」を重く考えている医師が多いことなどもわかった。ほかにも、医師の間では腎障害や虚血性心疾患との関連でも高い関心が寄せられている実態が浮かび上がった。
高尿酸血症が痛風の誘因であることは一般の人々にもよく知られており、「痛風発作が起きなければよい」と放置している人も少なくないようだが、 医師は高尿酸血症を放置している患者の「痛風以外の合併症」を危惧している。この認識の差が、高尿酸血症という疾患の特徴の一つと言えそうだ。
これからが夏本番。尿酸値が高めの人はまずは、「飲酒」「脱水」には注意しつつ、将来的な合併症のリスクを下げるためにも生活習慣の見直しを行おう。
今回の調査概要、調査結果のポイント、調査結果の詳細、日本生活習慣病予防協会理事の市田公美氏、金子希代子氏のコメントは次の通り。
【調査概要】
◆調査対象者:全国の医師355名
◆回収サンプル数:355名(開業医 40名、勤務医 315名) ※勤務地分布 45都道府県
【年齢】20代(12名)、30代(54名)、40代(73名)、50代(114名)、 60代(91名)、70代(9名)、80代(2名)
【所属】一般内科、循環器内科、整形外科・スポーツ医学、腎臓内科・透析、泌尿器科、消化器内科、代謝・内分泌科、他)
◆調査方法:医師専用コミュニティサイト「MedPeer」 調べ
◆調査時期:2023年5月24日~5月30日
<調査結果のポイント>
・夏本番!痛風の季節到来? 医師が考える痛風が多い季節は「夏」
・3分の1強の医師が、コロナ禍発生以来、高尿酸血症患者数の増加を感じている
・医師は高尿酸血症を放置している患者の「痛風以外の合併症」も危惧
・高尿酸血症だが薬を処方しない場合の治療は、食事指導と飲酒制限が中心
・手軽な尿酸値対策として乳製品を推奨する医師が7割以上 とくに薦めるのはヨーグルト、牛乳
【調査結果の詳細】
1、 夏本番!痛風の季節到来? 医師が考える痛風が多い季節は「夏」
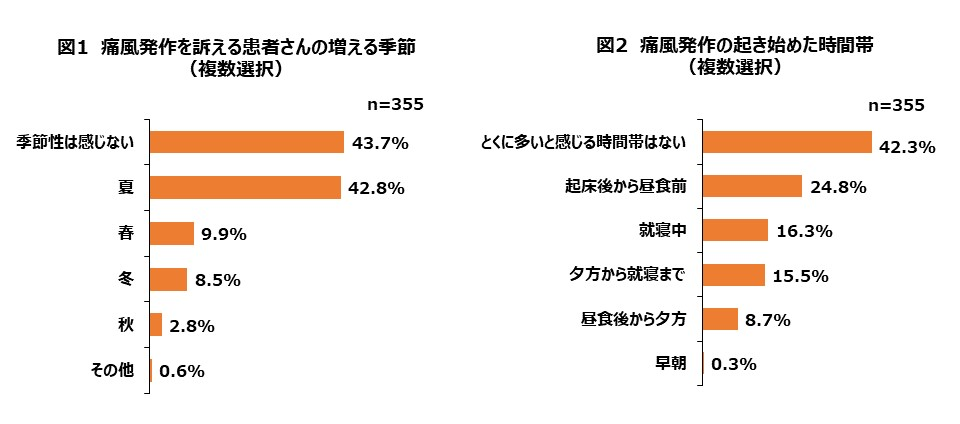
医師に対して、患者さんが痛風発作を起こしやすい季節を質問したところ、「季節性は感じない」とする回答が最も多かったものの、春夏秋冬のいずれかを挙げた回答が過半数に上り、「夏」が42.8%と他の三つの季節を圧倒して多数を占めた(図1)。
一方、発作を起こしやすい時間帯については、「起床後から昼食前」が24.8%と4人に1人の医師が選択したものの、「とくに多いと感じる時間帯はない」が4割以上であった(図2)。
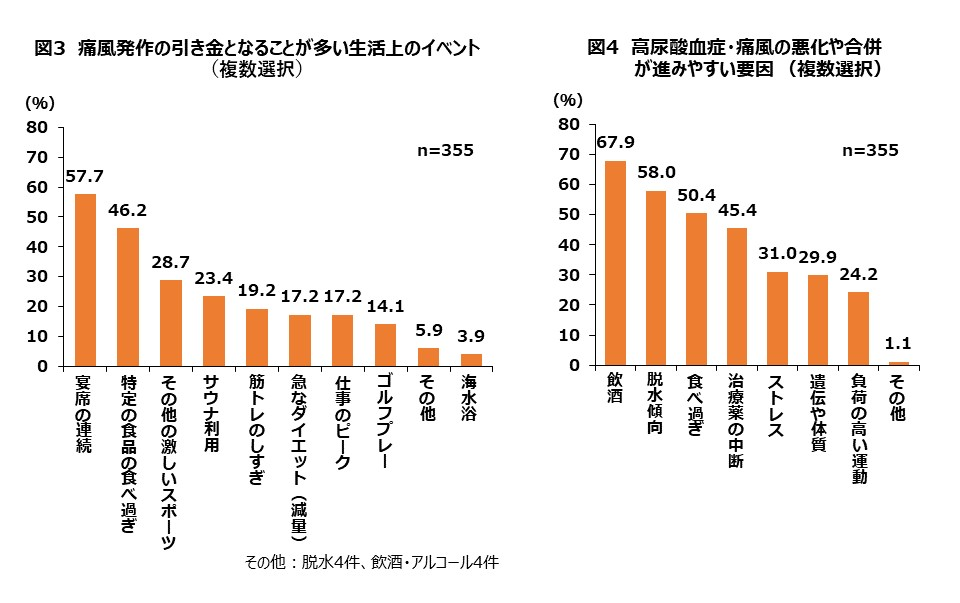
痛風のトリガー(引き金)となる場合が多いと感じる事柄として、1位「宴席の連続」を挙げた医師が57.7%と半数を上回り、2位「特定の食品の食べ過ぎ」(46.2%)、3位「その他の激しいスポーツ」(28.7%)、4位「サウナ利用」(23.4%)、5位「筋トレのしすぎ」(19.2%)と続いた。
宴席と痛風の関係は以前から指摘されていたことだが、コロナ禍で減っていた宴席が再び増えてきている昨今、改めて注意を喚起する必要性が高まっていると言えそうだ。
また、心身の健康のための運動やサウナもますます盛んになった場合、やり方を間違えると痛風発作を助長しかねないという点にも目を向ける必要がありそうだ (図3)。
高尿酸血症・痛風の悪化や合併が進みやすい要因は、「飲酒」(67.9%)、「脱水傾向」(58.0%)「食べ過ぎ」(50.4%)がトップ3となり、宴席がもたらす要素がここでも上位を占めている(図4)。
2、 3分の1強の医師が、コロナ禍発生以来、高尿酸血症患者数の増加を感じている
2019年の国民生活基礎調査(厚生労働省)では痛風患者数は125万人と報告されている。高尿酸血症の患者数は痛風患者の約10倍といわれているため、高尿酸血症は現在1000万人を超えていると推定されている。
今回の医師向け調査では、「コロナ以前と比較して、高尿酸血症や痛風での受診者数に変化はあるか?」との問いに、「増えている」が29.3%、「とても増えている」が5.9%で、合わせると35.2%の医師が増加傾向を感じているという結果であった(図5)。
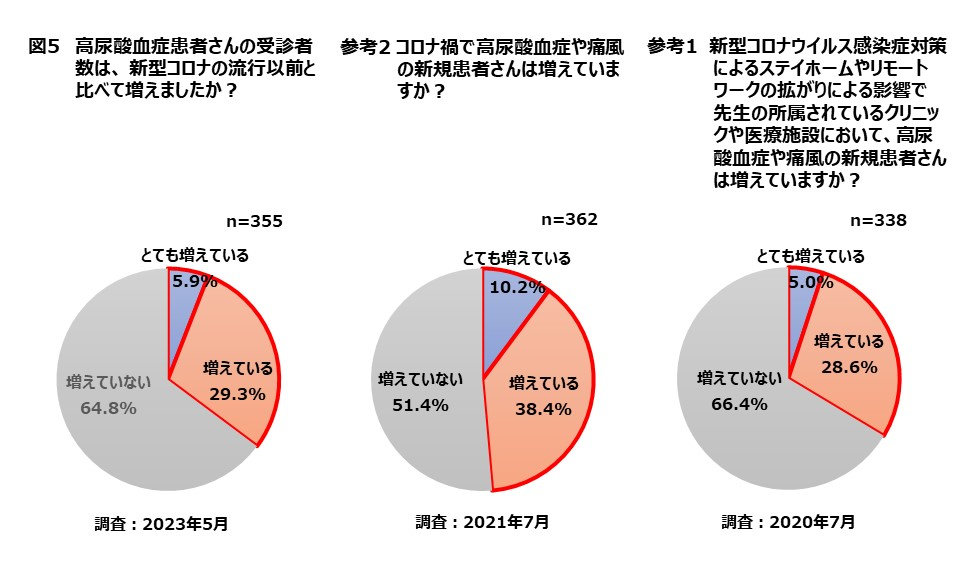
この質問は、これまでに2回行った調査でも、毎回同じように質問してきた。コロナ禍が発生した2020年の第1回調査では、「増えている」と「とても増えている」の合計が33.6%、第2回目の2021年調査では48.6%であったので、コロナが最も深刻だった時期に比べれば減少傾向とは言えるものの、第1回調査と同様な値であった。
コロナ禍によって大きく変わった日本人の生活が、いまだに高尿酸血症などの生活習慣病リスクに影響を及ぼしていることが示唆される。
3、高尿酸血症の患者さんの来院が増加した要因として、自己判断で治療を中止する患者が多いことを懸念。尿酸コントロールの悪化傾向がみられる
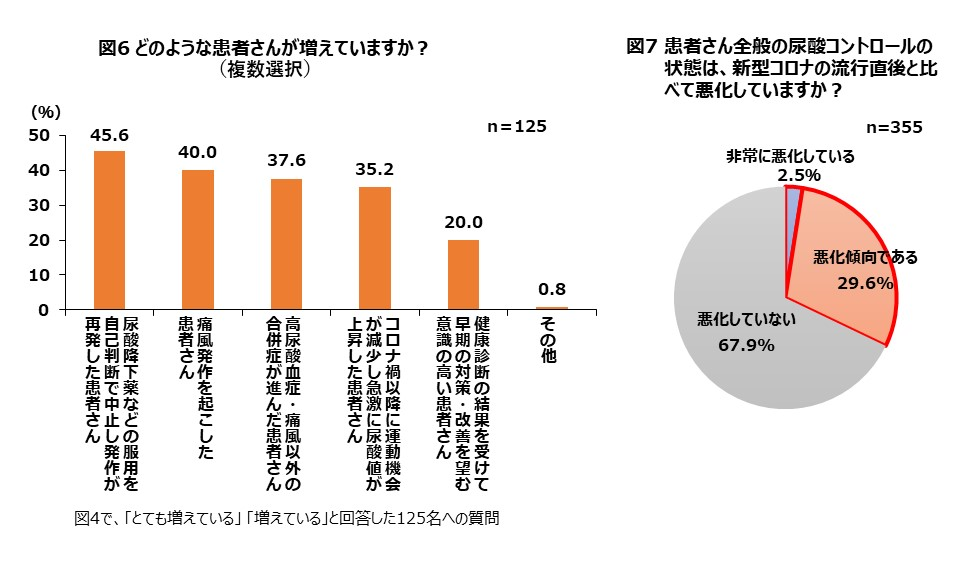
今回の調査で、高尿酸血症患者数が「とても増えている」または「増えている」と回答した医師に、どのような患者が増えているかを尋ねたところ、次の図に示すように、「尿酸降下薬などの服用を自己判断で中止し発作が再発した患者」を挙げた医師が45.6%と半数近くに達し、「コロナ禍以降に運動機会が減少し急激に尿酸値が上昇した患者」も3分の1以上(35.2%)の医師が選択した(図6)。 このあたりにも、コロナ禍で変化した生活習慣が元に復していない状況が見て取れる。
より具体的に、尿酸コントロール状態が、コロナ禍発生直後からどのように変化したかを問うと、3分の2以上の医師は「悪化はしていない」と答えたが、残りの3分1(34.1%)は「非常に悪化している」または「悪化傾向」という回答であった(図7)。
4、 医師は高尿酸血症を放置している患者の「痛風以外の合併症」を危惧
高尿酸血症が痛風のリスク因子であることは広く知られている。その反面、腎障害のリスクを高め、虚血性心疾患(心筋梗塞や狭心症)のリスクとも関連があることはあまり一般には知られていないようで、「痛風発作の痛みがなくなればそれでよい」、「尿酸値が高くても痛風さえ起きなければよい」との理解でとどまっている人が多く、結果として高尿酸血症を放置している患者さんが少なくないと言われている。
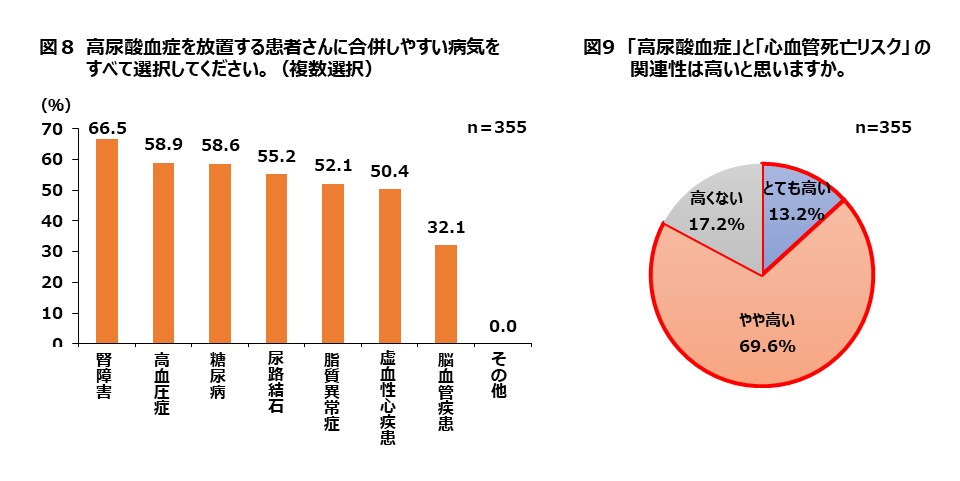
そこで、高尿酸血症を放置している患者には、どのような合併症が多いと感じるかを医師に質問してみた。その結果、腎障害、高血圧症、糖尿病、尿路結石、脂質異常症、虚血性心疾患は、いずれも半数以上の医師によって選択された(図8)。
患者にとっては痛風との関連で理解されている高尿酸血症であるが、医師の側から見れば、痛風予防は高尿酸血症を治療する目的の一つに過ぎないと言えそうだ。
それらの合併症の中で、生命予後に直結することのある心血管疾患に焦点を当て、「臨床現場での実感として、高尿酸血症と心血管死亡リスクの関連性は高いと思うか」と質問してみた。
その結果、「高くない」との回答は6人に1人(17.2%)にとどまり、大半の医師(82.8%)は両者の関連性を高いと感じていることがわかった(図9)。
5、 高尿酸血症だが薬を処方しない場合の治療は、食事指導と飲酒制限が中心
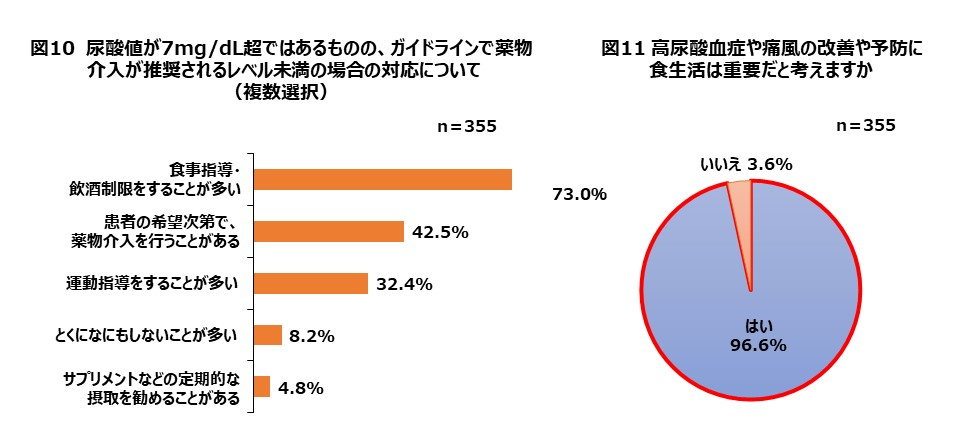
高尿酸血症は、尿酸値(血清尿酸値)が7mg/dLを上回っている場合に診断される。ただし、医師向けのガイドラインでは、痛風や合併症(上の項目で取り上げた、腎障害、高血圧症、糖尿病、尿路結石、虚血性心疾患やメタボリックシンドロームなど)がなければ、尿酸値が9mg/dL以上の場合に、尿酸値を下げる薬を処方することが推奨されている(合併症がある場合は8mg/dL以上)。
すなわち、高尿酸血症と診断されても薬物治療の対象にはならない患者も少なくないということである。
このような患者に対して医師がどのような治療あるいは指導を行っているかを質問してみた。結果は、「食事指導・飲酒制限」や「運動指導」が多数(73.0%、32.4%)を占め、生活習慣の改善の指導が中心であることがわかった(図10)。 中でも、食生活の重要性について、96.6%もの医師が重要だと考えていることも今回の調査で再確認された(図11)。
6、手軽な尿酸値対策として乳製品を推奨する医師が7割以上 とくに薦めるのはヨーグルト、牛乳
高尿酸血症の患者さんに対する食事指導の内容としては、過食しない、プリン体の多い食品を控える、野菜を多く摂るなどバランスの良い食事が勧められる。
また、近年、乳製品の摂取が痛風リスク抑制につながることが知られるようになってきた。
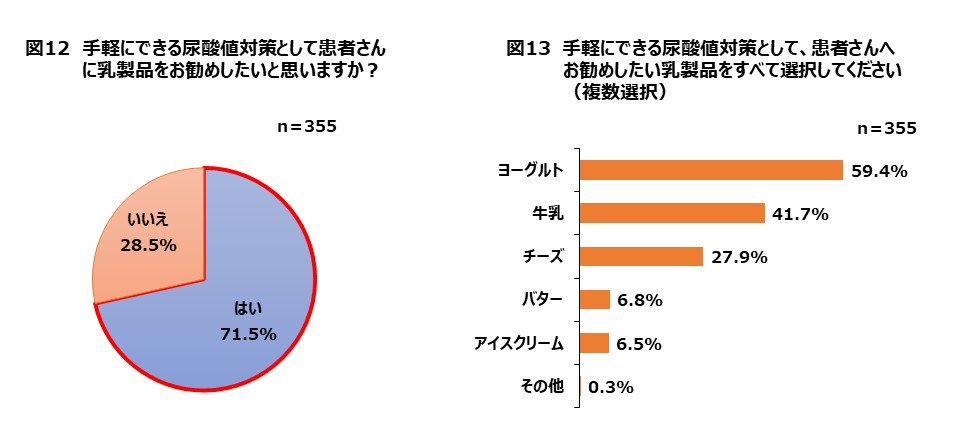
今回の調査では、「手軽にできる尿酸値対策として、患者さんに乳製品を勧めるか?」との質問をしたところ、7割以上の医師から支持する回答が得られた(図12)。乳製品の種類としては、ヨーグルトや牛乳などが、とくに推奨したい食品として挙げられた(図13)。
【市田公美氏(東京薬科大学名誉教授)のコメント】
痛風の発症は夏に多く、その誘因は飲酒や脱水による血清尿酸値の上昇!
本アンケート調査はコロナ禍の最初から現在まで継続的に行われており、コロナ禍や生活習慣がどの様に高尿酸血症・痛風に影響を与えてきたかを示す貴重な調査である。
コロナ禍により勤務形態の自宅勤務への変更などが起き、運動量が減り飲酒量が増えるなどの生活変化が多くの人に認められた。さらに、収束はまだしていないながらも、やっと最近になり元の生活が戻ってきた。生活習慣病である高尿酸血症・痛風はコロナ禍による生活変化の影響を大きく受け、このアンケート結果でもコロナ禍で痛風・高尿酸血症の患者さんの増加が指摘されてきた。
今回のアンケートで、2021年のアンケートよりは患者さんの数が減ったものの依然としてコロナ禍前までには戻っていない。これは、生活は元に戻ってきたもののコロナ禍の中で増えてしまった体重などを戻せていない人が多くいることを示した結果かもしれない。
一時的に増えた飲酒量は、減らせば飲酒自体による血清尿酸値に対する影響はすぐに改善する。だが、体重は、コロナ禍前の生活習慣に戻しても、増えてしまった体重が維持されるだけで減らすのはなかなか難しいようだ。
それを減らすためには、意識的に運動量を増やし、食事量を少し制限するなどが必要である。是非、実行していただきたい。
また、アンケートでは、その他の忘れてはいけない点も再認識させてくれている。痛風の発症が夏に多く、飲酒や脱水が誘因になるなどである。これからの夏本番に向けて注意すべき点だと思われる。
さらに、なるべく痛風やその他の合併症を引き起こさないように普段から血清尿酸値を下げておくことも重要で、推奨されている尿酸対策の実践が望まれる。
金子希代子氏(帝京平成大学薬学部薬学科教授)のコメント
高尿酸血症の方には、まず生活習慣の改善を!
4年にわたる医師対象の高尿酸血症・痛風に関するアンケート結果から、現在もコロナ禍の影響が残っていることを実感した。また、高尿酸血症が単に痛風だけでなく、多くの合併症、特に心血管疾患のリスクファクターであることが医師の間では広く認識されていることもアンケート結果に示されており、印象に残った。
痛風・高尿酸血症は、コロナ禍の自宅籠りや運動不足により患者数が増えているように、食事や運動などの生活習慣と深く関わる疾患です。尿酸は水に溶けにくい物質で血清尿酸値が7.0mg/dLを超えるといつ結晶になってもおかしくないが、すぐに結晶になる訳でもないようだ。
そのため、血清尿酸値が7.0~8.0mg/dLの合併症のない高尿酸血症の人には、まず生活習慣の改善(飲酒制限、食事療法、適度な運動)が勧められている。
食事療法では、適切なエネルギー摂取(食べ過ぎない)、プリン体・果糖を摂り過ぎない、適度な飲水が基本となる。プリン体や果糖を多く含む食品は、血清尿酸値を上げるが、一方で血清尿酸値を下げる食品として乳製品が知られている。
ヨーグルトや牛乳はプリン体も少なく手軽に手に入る乳製品だ。痛風だけでなく心血管疾患のリスクとなる血清尿酸値の高い状態を下げる作用があるので、積極的に摂っていただきたい。


