明治および鳥取大学医学部再生医療学部門の經遠智一助教らの研究グループは13日、高尿酸値が血管の炎症を引き起こす可能性を発見したと発表した。
同研究により、尿酸値が高い状態が続くと形成される尿酸塩結晶が血管の細胞内に取り込まれ、血管の細胞死が促進され得ることが示唆された。さらに、尿酸値が高い状態で生きている血管細胞であっても、炎症に関わる遺伝子の発現量が増加し、炎症反応を引き起こす可能性が示された。
▶動画リンク 尿酸塩結晶(500 µg/mL)の添加によって血管の細胞が死滅していく様子を観察
https://www.meiji.co.jp/movie/corporate/pressrelease/2022/1213_01_urate_crystals.html
また、明治において、尿酸塩結晶を添加した際の血管の細胞の様子をタイムラプス動画として撮影したところ、細胞が次々に死滅していく様子が観察できた。
これらの研究成果は、7日~9日に開催された「第51回 日本免疫学会学術集会」で報告された。
血中尿酸値が7 mg/dL(=70 µg/mL)を超えた状態は高尿酸血症と呼ばれ、この状態が持続すると血中に溶けきれなかった尿酸が結晶化し、尿酸塩結晶として関節組織に沈着する。尿酸塩結晶がマクロファージの食作用によって細胞内に取り込まれると、これが引き金となって炎症反応が起こり、痛風と呼ばれる激しい痛みをもたらす。
高尿酸血症は、他にも動脈硬化、メタボリックシンドロームなどのさまざまな疾患との関連が知られており、近年では尿酸塩結晶が血管にも沈着することが報告されている。
同研究では、高尿酸血症によって生じる尿酸塩結晶が血管の細胞に及ぼす影響を評価した。
ヒトの血管細胞の培養系に尿酸塩結晶を125µg/mLまたは500µg/mLの濃度で添加し、1-3日後の細胞の状態を観察した。また尿酸塩結晶(125 µg/mL)を添加して3日後、尿酸塩結晶を細胞内に取り込んだまま生きていると考えられる細胞を分取し、遺伝子発現を網羅的に解析した。
その結果、血管細胞に尿酸塩結晶を500µg/mL添加し1日後に観察すると、細胞内部の状態変化(複雑さの上昇)が確認された。これは、細胞内に尿酸塩結晶が取り込まれた可能性を示唆している。また、血管細胞の約30%の死滅が示された(図1)。
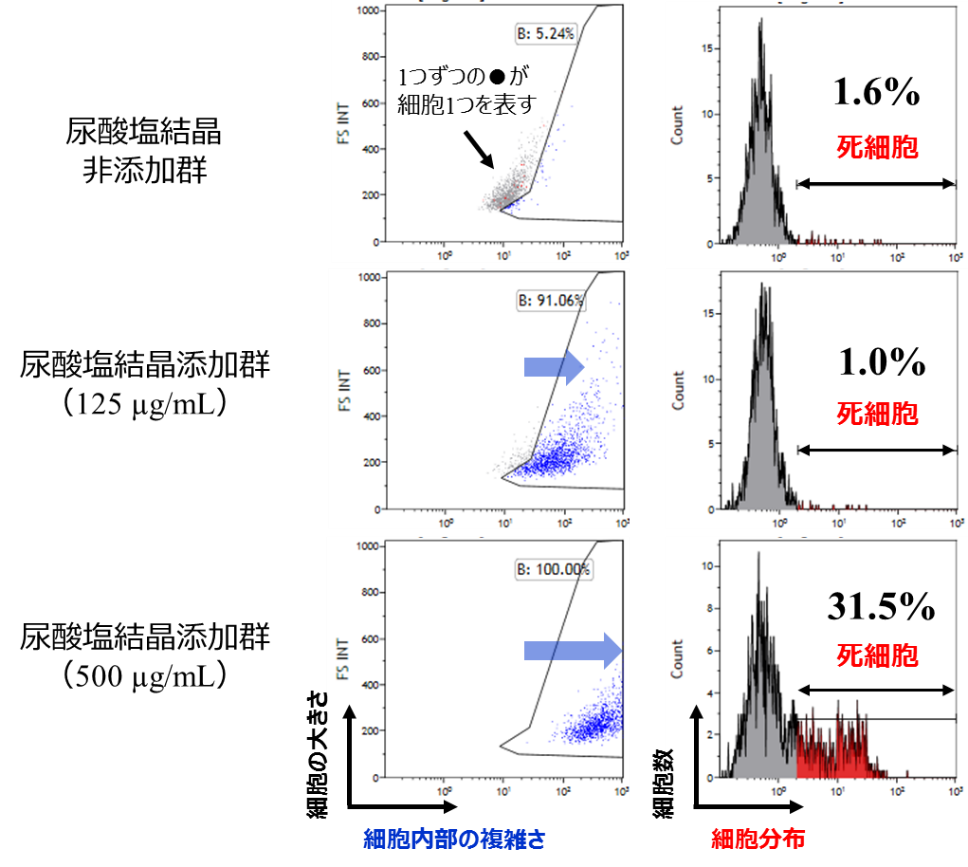
また、尿酸塩結晶を125 µg/mL添加した場合では、細胞内部の状態が変化し、尿酸塩結晶を取り込んでいると考えられるものの、500µg/mL添加時に比べると3日後も多くの細胞が生きていた(図2)。

だが、3日後に生きている細胞であっても、遺伝子発現を網羅的に解析したところ、非添加群に比べ、サイトカイン(特に炎症性サイトカイン)やケモカインといった免疫・炎症に関連する遺伝子群の発現量が2倍以上に増加していた。これにより血管細胞での炎症反応が引き起こされる可能性が示唆さした。
同研究成果より、高尿酸血症により尿酸塩結晶が血管組織に沈着すると、①血管の細胞死を誘発し血管を損傷させる、②細胞死を起こさないまでも、免疫や炎症に関わる遺伝子の発現量を増加させ、細胞の炎症反応を引き起こすー2つの側面から血管に直接的な悪影響をもたらし得る可能性が示された。
高尿酸血症は関連性がよく知られている痛風だけでなく、今回の研究で着目している動脈硬化や、メタボリックシンドローム、心臓病、腎臓病などといった多くの疾患との関連が報告されている。従って、尿酸値を適切にコントロールすることは、日々の健康維持のために欠かせない重要なポイントであると考えられる。

