
セカンドオピニオン手配や24時間健康相談等の保険の付帯サービスを提供するティーペックは17日、「セカンドオピニオンの利用実態調査」結果を公表した。同調査は、本年8月9日~12日の4日間、直近15年以内にがんに罹患した経験のある20代~70代の男女を対象にインターネット調査で実施したもの。
調査結果では、主治医の勧奨でがん患者の2/3がセカンドオピニオンを利用し、情報収集はインターネット・本などが主流で、方法がわからずできなかった人の存在も確認された。また、セカオピ手配などの保険の付帯サービス認知拡大は、がん患者負担の軽減に貢献していることも明らかになった。
調査概要および調査結果のポイント、調査結果の詳細、総括は次の通り。
【調査概要】
・調査内容:がん罹患者のセカンドオピニオンの利用実態調査
・調査期間:2022年8月9日~2022年8月12日
・調査方法:インターネット調査
・有効回答数:879人
・がんと診断されてからの期間:0-1年215人、1-3年222人、3-6年220人、6-10年112人、10-15年110人
・調査対象:20~79歳の男女で直近15年以内にがんに罹患した方(診断時のがん種別及びステージは不問)
・調査実施機関:マクロミル
【調査結果のポイント】
◆セカンドオピニオンを主治医から推奨された場合、患者の2/3が利用していた。医師から勧められるとセカンドオピニオン受診率は大きく上がる傾向がある。
◆同調査でのセカンドオピニオン利用者のうち、3人に1人は主治医からの推奨はなく自身で調べてセカンドオピニオンを受けていた。
◆セカンドオピニオン先の情報は主治医から推奨された場合、主治医から得るケースが最も多く、推奨なしで自らセカンドオピニオンを受けることを決めた場合は、自分でネット・本で調べるケースが主流であった。
◆セカンドオピニオンを利用した人の8割はセカンドオピニオンを受けて「良かった」と考えており、同じく8割は、家族ががんに罹患した際はセカンドオピニオンを推奨すると回答している。
◆セカンドオピニオン利用後の高い評価理由は、「自身の治療内容や病気、治療選択肢について理解が深まること」であった。
◆セカンドオピニオンを利用しなかった理由について、聞く必要がなかったという回答以外では、「どこの病院・医師へ行けばいいのか分からなかった」「受け方がわからなかった」「知らなかった」など情報不足が最も多く、次いで「時間的余裕がなかった」、他には、手続きの面倒さや主治医への遠慮などがあった。
【調査結果の詳細】
◆セカンドオピニオンの利用状況
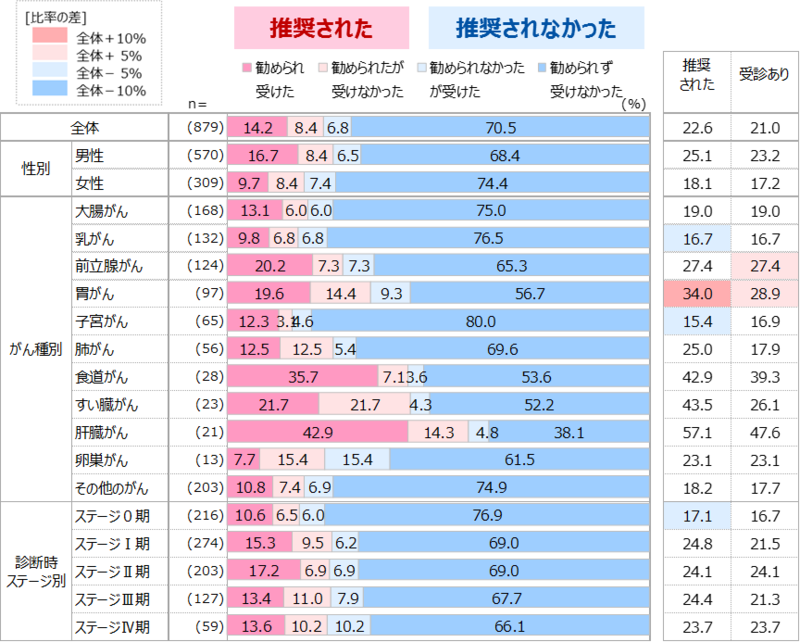
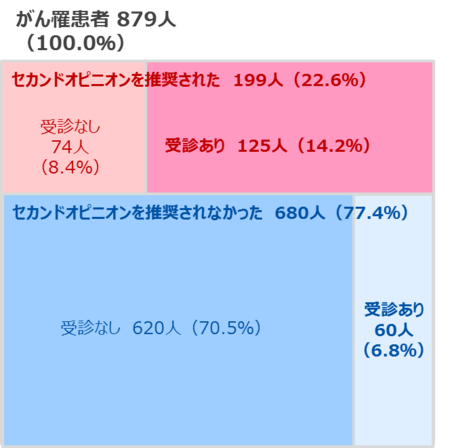
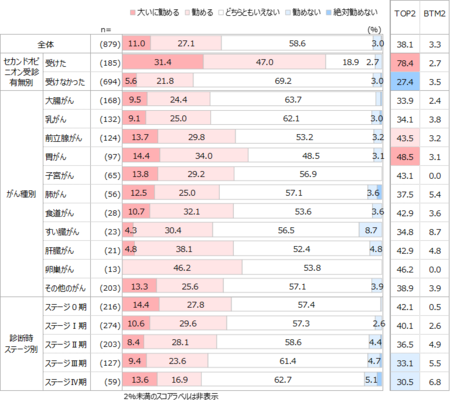
がん治療にあたって主治医からセカンドオピニオンを推奨された人は全体の23%、利用率は21%、主治医から推奨された人は、約3人に2人がセカンドオピニオンを受診した結果に。
・主治医からのセカンドオピニオンの推奨をがん種別で見ると、推奨率が高いのは胃がん、低いのは乳がん、子宮がん。
一方で、主治医からの推奨有無に関わらずセカンドオピニオンの利用率が高いのは胃がん、前立腺がんであった。
・ステージ別にみると、ステージ0では推奨率、利用率ともに低いが、それ以外のステージⅠ~Ⅳにかけてはほぼ同じ。
◆セカンドオピニオンの情報収集
主治医から推奨された場合、セカンドオピニオン先の情報も主治医から得るケースが最も多い。自らセカンドオピニオン受診を決めた場合は、自分でネット・本で調べるケースが主流。
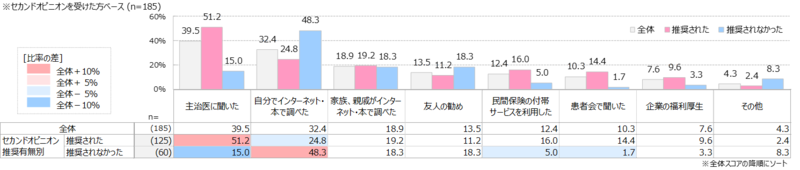
・セカンドオピニオン先の情報について、主治医から推奨された場合は「主治医に聞いた」、推奨がなかった場合は「自分でインターネット・本で調べた」が最も多かった。
・推奨されなかった場合は、友人や患者会からなどの人を介した情報取得も少ない傾向がある。
・民間保険の付帯サービス(セカンドオピニオン手配や健康相談など)を利用した人は、全体の12%と少数。
◆セカンドオピニオンを受けない理由
どこの病院・医師にいけばいいかわからない、方法がわからないなど情報不足の回答も目立つ結果に
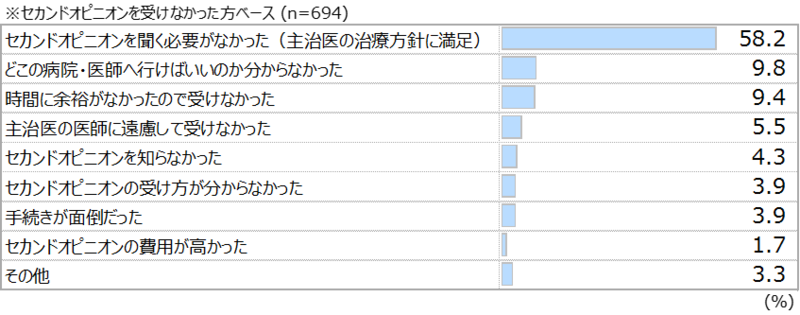
・セカンドオピニオンを受けない理由は、「必要ない」と判断が6割で最も高い。
・一方でどこの病院・医師に行けばよいかわからない、受け方がわからない、セカンドオピニオンを知らなかったなどの情報不足が理由になっている場合もある。
・時間に余裕がなかったという回答があり、治療・手術スケジュールとの調整が難しいことも見受けられた。
◆セカンドオピニオン利用後の評価
利用者の8割近くが満足、家族ががんになったときにセカンドオピニオンを推奨すると回答。不満足の理由は、「セカンドオピニオン」の正しい理解不足や受けた後の情報整理の難しさ
・セカンドオピニオン受診後の評価は「良かった」が80%を占め、「良くなかった」と考える人はほぼいない。
・高い評価となった主な理由は、自身の治療内容や病気、治療の選択肢について理解が深まること。
・良くなかったもしくはどちらともいえないと答えた人は少数派ではあるが、その理由を自由回答で見ると、「一般的な見解のみで他の方法の提案がなかった」「主治医と意見が同じだった」「主治医と違う意見が出て混乱した」など、セカンドオピニオンに関する理解不足や結果を受け止めきれなかったことが要因となっていた。
【総括】
セカンドオピニオン利用時の患者負担を減らすには、情報提供や手配サービス活用が有効利用できる保険の付帯サービスの確認が重要となる。
同調査では、医師からセカンドオピニオンを推奨された患者の2/3はセカンドオピニオンを利用、推奨がない場合であっても1/3が自主的に受けている結果となった。結果より、医師からの推奨または、何かしらの形でがん罹患者の情報提供ができた場合、セカンドオピニオンの利用率の増加が示唆される。
また、セカンドオピニオン受診後の評価より、受診前の「正しい理解」と受診後の気持ちの整理など前後でフォローが入ることで、満足度の向上が考えられる。
がん告知後、時間、心身ともに余裕がない状況下でも、セカンドオピニオン先は主治医からの紹介以外では「自身でインターネット・本で調べた」が主流であり、セカンドオピニオンを受けなかった理由として情報不足が上がったため、がん患者へのセカンドオピニオンに関する情報や、相談・手配サービスを提供できれば、がん患者負担の軽減につながることも判った。
民間保険の付帯サービス(セカンドオピニオン手配サービスや健康相談)は、患者負担軽減に直結するサービスにも関わらず、今回の調査では保険の付帯サービスを利用した人は全体の12%と少数であった。自分及び家族がネットや本で調べているケースが多いことを鑑みると、保険の付帯サービスの存在を知らない、または、自身が付帯サービスの利用対象者か気付いていない可能性がある。
ティーペックでは、がん患者負担を減らすために、セカンドオピニオン手配などの付帯サービスの認知拡大を重点課題と捉え、引き続き正しいセカンドオピニオンの理解および付帯サービスの認知拡大に注力する。


